最近、耳が遠くなったかも!?難聴の対応

「最近、TVの音が聞こえにくくなった気がする」
「会話が聞き取れず聞き返すことが増えた」
そんなご様子があったら難聴に悩まされている可能性があります。
難聴はよくあることで、ある研究によれば65歳以上の43%が難聴に悩まされている、というデータもあります。
今回は、在宅療養でもよく見られる難聴についてお話ししたいと思います。
◆難聴とは?
難聴とは、「聴力が低下すること」、つまり小さい音が聞こえなくなってしまう状態のことです。
では、小さい音とはどれくらいかといいますと、WHO (世界保健機構)の基準では25デシベル以下の音が聞こえなくなると難聴とされています。
25デシベルの目安としては、
・鉛筆の筆記音
・ささやき声
・秒針の音
などが該当します。
けっこう小さい音ですよね。
◆難聴の原因
大人の難聴でもっとも多い原因は、加齢によるものです。
これを「老人性難聴」といいます。
ただ、高齢になっても全員がなるわけではありません。
老人性難聴になりやすくなる因子というのもいくつかあります。
例えば、日常的に大きい音に囲まれていることもそうですし、高血圧や糖尿病、喫煙といった生活習慣もリスクとなります。
老人性以外の難聴の原因はさまざまです。
大きく分けると、
・耳の穴の問題…耳垢、腫瘍など
・鼓膜の問題…鼓膜が破れる、中耳炎など
・音を感じる神経の問題…脳梗塞、神経の病気など
の3つに分かれます。
◆こんな難聴には注意
「年のせい」と思っていても、思わぬ病気が隠れいていることがあります。
老人性難聴の特徴は、数年かけてだんだんと進むことです。
・急に出現した難聴
・週・日の単位で悪くなる難聴
・めまいや痛み、耳鳴りなどを伴う難聴
では、別の病気を考えた方がよさそうです。
具体的には、中耳炎(耳の中の感染)や脳梗塞(頭の血管が詰まる)といった病気です。
なので、このような場合には一度医療機関への相談をおすすめします。
◆難聴はほっといて大丈夫?
老人性難聴を放っておくと、人と話すことが苦手になってしまい、それにより引きこもり、うつ病、孤立につながる可能性があります。
さらに、老人性難聴によって孤立してしまうことで刺激が減り、認知症のきっかけとなる可能性があるという研究が増えてきています。
◆難聴は治せる?
難聴をもっているご高齢の方は多いですが、多くの方は「年だからしょうがない」と諦めているのではないでしょうか。
確かに、実際には難聴を治せる、つまり聴力をもとに戻せる治療はまだありません。
しかし、低下した聴力を補助する方法はあり、これらの方法により生活の質や認知機能が悪くなることを防げるかもしれません。
代表的な方法は以下の2つです。
・補聴器
・人工内耳
補聴器はご存知の方が多いかと思いますが、イヤホンのような機械を耳にかけ、音を大きくするというものです。
人工内耳とは、衰えた耳の代わりに機械を埋め込み、音を電気信号にして脳に伝えるというものです。
ただ、手術が必要であり、補聴器でも改善しない難聴の方が対象となります。
◆補聴器で逆に耳が悪くなりませんか?
補聴器は、適切に使用された場合、難聴を改善することができます。
正しい補聴器の選択と適切な調整により、聞こえにくい音を大きくし、より明瞭に聞き取ることができます。
ただし、不適切な補聴器を使用する、または適切な調整を受けていない場合、難聴が悪化する可能性があります。
なので、補聴器を検討するにあたっては、専門家に相談し、正しく選択して、適切に使用することが重要です。
最近では、専門家がいる補聴器のお店も増えてきたように思います。
気になる方は一度ご相談されてみてはいかがでしょうか。
以上、難聴についてお話しさせていただきました。
たかが難聴、されど難聴です。
ついつい放ってしまいがちですが、補聴器を上手に使うことで、よりよい人生を送ることができればよいのではないでしょうか。
<終>
お一人お一人によって、適切なサービスの組み合わせや内容は変わります。
ケアマネジャーにご相談頂くか、ケアエコの相談サービスをご利用ください。
2022年にえん在宅医療クリニックを開業。
中心静脈栄養ってな~に?
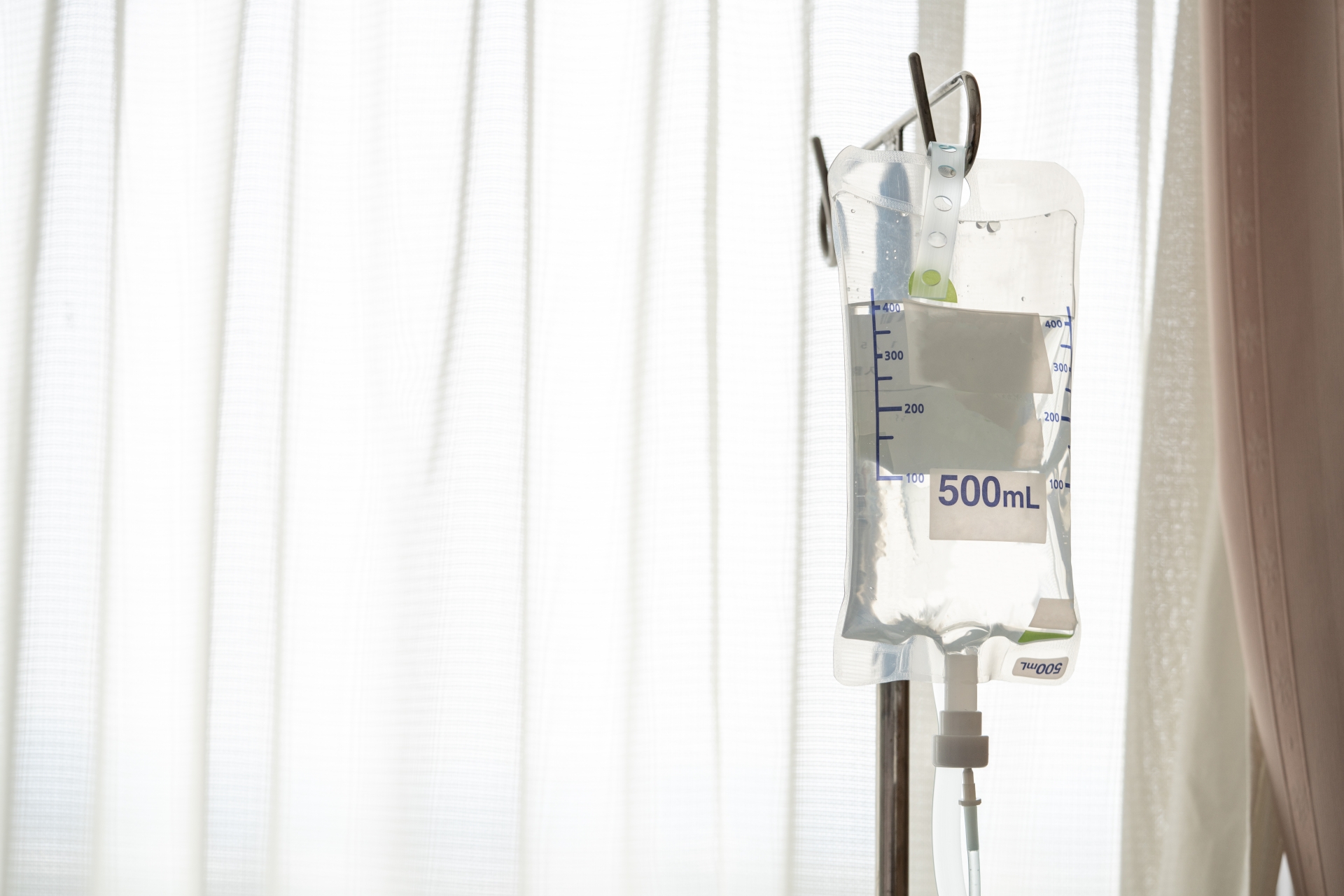
「中心静脈栄養」という言葉を聞いたことがありますか?
これは、口から食べたり飲んだりできなくなってしまった場合に栄養を摂る方法である、「人工栄養」の一つです。
ほかの人工栄養としては、胃ろうによる経腸栄養などがあります。
参考 :胃ろうってどんなもの?
ヒトは、高齢になるとどうしても自然と口から物が食べられなくなります。原因は、老衰であったり認知症であったり様々です。
また、胃腸のがんのせいで口から食べられなくなることもあります。
そのような時にどうするかを考えておかなくてはいけませんが、胃ろうと同様に選択肢として出てくるのが、この「中心静脈栄養」なのです。
今回は、この中心静脈栄養がどんなものかについてご説明させていただきます。
1.中心静脈栄養って?
一言でいうと、「点滴の栄養剤」です。
皆さんは点滴というと、TVドラマのように腕から管がつながっているのをイメージするかも知れません。
しかし意外かもしれませんが、実はあの点滴には栄養成分はほとんど入っていません。
水分と塩分、少しの糖分だけなのです。
なので、このタイプの点滴では栄養が足りなくなり、ずっとは生きていけません。
あのような、いわゆる普通の点滴を「末梢点滴」と言います。
手足のように、体の「末梢」から入れるからです。
それと反対に、栄養の点滴は体の「中心」の血管から入れます。
具体的には、首や足の付け根、胸にある太めの血管を指します。
これを「中心静脈栄養」といいます。
なぜこのように太い血管かというと、体が生きていくためには、糖分、脂肪、アミノ酸、ビタミンなど様々な栄養が必要です。
それらを混ぜた濃い液体を入れるためには、太い血管でないと耐えられないからです。
そのため、中心静脈栄養では普通の点滴より太い針(CVカテーテルといいます)を入れたり、さらに長期間になる場合には点滴用のリザーバー(CVポートといいます)を埋め込む手術を行います。
ただ、手術といっても大掛かりではなく、部分麻酔で30分〜1時間程度で終わるものです。
このように、点滴の栄養といっても、気軽にできるものではないのです。
では、この中心静脈栄養を行うことでどんなメリットがあり、デメリットがあるのか見ていきましょう。
2.メリット
・寿命が伸びる可能性がある
食べ物を全く口から摂れなくなった場合、一般的にヒトの寿命は1ヶ月以内と言われています。
中心静脈栄養を行うことで、生きていくのに必要な栄養を摂ることができるので、食べられない方の寿命を伸ばせる可能性があります。
ただし、認知症で食べられなくなった方に栄養を入れても、平均的には寿命が伸びなかったという研究結果もありますので、一概には言えないことに注意です。
・誤嚥を防げる可能性がある
中心静脈栄養を行うと口から食べ物を食べなくて良いので、食べ物が誤って肺に入ってしまう、いわゆる誤嚥を減らせる可能性があります。
胃ろうも口から食べ物を食べる必要が無くなりますが、胃ろうでも逆流などによる誤嚥は起こります。
その点では中心静脈栄養の方が誤嚥を減らせるかもしれません。
3.デメリット
・胃腸が弱ってしまう
中心静脈栄養では胃や腸といった消化管を全く使いません。
ヒトは胃腸を使わなくなることで様々な弊害がでてきます。代表的には、免疫が弱くなるということが知られています。
そのため現在では人工栄養の方法として、まずは胃腸を使う胃ろうなどが推奨されています。
・血糖値が上がることがある
ダイレクトに血管の中に栄養を入れるので、体が栄養を吸収しきれず、血糖値が上がってしまう場合があります。
・感染を起こすことがある
太い血管に点滴を刺しますので、長い期間ですと皮膚のバイ菌が血管内に侵入し、菌血症という重い感染症を起こすことがあります。
・長期間だとポートの埋め込み手術が必要
CVカテーテルを長期間使っていると、やがて感染を起こしやすくなったり、詰まってしまったりすることがあるため、頻繁に入れ換えが必要になります。
そのため先ほど申し上げたように、中心静脈栄養を長期間行う場合にはCVポートを埋め込むことが多いのです。
大掛かりではないとはいえ手術ですので、多少なりともリスクがあります。
・24時間点滴につながれる
これは末梢点滴でも同様ですが、1日に必要な栄養や水分の量を点滴で入れる場合にはどうしても時間がかかり1日中点滴が必要になります。
そのため、人によっては1日中点滴につながれることを不快に思う方もおられます。
以上のように、口から食べ物が食べられなくなった時の栄養方法として、中心静脈栄養が有効な場合があります。
ただ、上記のようにメリット・デメリットがありますし、状況によっては延命治療に該当する場合もあります。
選択する場合はご本人の希望も踏まえて、関係者内でよく検討する必要があります。
<終>
お一人お一人によって、適切なサービスの組み合わせや内容は変わります。
ケアマネジャーにご相談頂くか、ケアエコの相談サービスをご利用ください。
2022年にえん在宅医療クリニックを開業。
心不全ってどんな病気!?【後編】

前半では心不全の原因、症状についてお話させて頂きました。
後半では、治療や予防の方法についてお話していきます。
Q. どんな治療がありますか?
実は、心臓は皮膚などとちがって、一度傷つくと再生はしないと言われています。
そのため一度弱ってしまった心臓は、移植で取り替えない限り元には戻りません。
なので、残念ながら心不全はじわじわと進行してしまう病気なのです。
ですが、その進行を遅らせる治療はあります。
例えば、ある種の血圧を下げる薬であったり、 最近では血糖値を下げる薬の一種も心不全に効果があることがわかっています。
これらのお薬を早い段階でしっかり飲み続けることが重要です。
その他、心不全の原因に応じた治療を行います。
例えば、心臓に栄養を送る血管が細くなって心臓が弱っている場合(狭心症や心筋梗塞です)には、血管を広げるカテーテル治療を行います。
また、弁膜症が原因の場合は弁を修復する治療を行う場合があります。
Q. 何に気をつけたらいいでしょうか?
いちばん気を付けなくてはいけないことは、「お薬を毎日きちんと欠かさず飲むこと」です。
「え?そんなこと?」と思われたかも知れません。
これはどんな病気でも言えることではありますが、心不全をお持ちの方は特別に気を付ける必要があるのです。
なぜなら、心不全ではお薬を正しく飲まないことで、入院だけでなく死亡のリスクが上がることが明らかになっているからです。
もうひとつ注意することは、「塩分」です。
塩分は心不全の大敵です。
塩分というのは、「浸透圧」という力によって水分をため込む性質があります。
皆さんも、しょっぱいものを食べた日にのどが渇いて水をたくさん飲み、次の日にむくんでしまった、という経験はあるのでないでしょうか。
同じように、心不全の方が塩分をたくさんとってしまうと体に水分が溜まってしまいます。
水分が溜まると、結果的に体のポンプの役割をしている心臓の負担を増やしてしまうことになるのです。
そこで、日本循環器学会のガイドラインでは、1日の塩分を6g未満にすることが推奨されています。
Q. これからどうなるのでしょうか?
一般的には心不全になると寿命が縮まり、1年間で7~8%の方が亡くなってしまうというデータもあります。
また、中には心不全の症状が重くなり、入退院を繰り返しながら徐々に弱っていってしまう方もおられます。
そのため、早期からしっかりと治療することが大切になってきます。
また、あまり考えたくはありませんが、病気が進んでしまった時のことも考えて早めに介護保険などのサービスを検討することも必要です。
<終>
今の介護度がどれくらいなのか、おおよそのシミュレーションが可能です。
お一人お一人によって、適切なサービスの組み合わせや内容は変わります。
ケアマネジャーにご相談頂くか、ケアエコの相談サービスをご利用ください。
2022年にえん在宅医療クリニックを開業。
心不全ってどんな病気!?【前編】

皆さんは「心不全」という病気を聞いたことがありますか?
心不全と聞くと、何となく怖い響きがありますよね。
高齢化に伴って、心不全をお持ちの方は今後増えてくると言われており、身近な病気になってくるでしょう。
今回は、この身近な病気「心不全」についてご説明したいと思います。
Q. どんな病気ですか?
不全というのは「十分な働きができていない」という意味です。
つまり、心不全というのは、心臓が十分働けていない病気なのです。
決して、心不全=心臓が止まってしまうというわけではありません(※心不全がかなり進むと、不整脈で突然心臓が止まってしまうことはあり得ます)。
人が生きるためには、体の中で血液がきちんと循環する必要があります。
心臓は体の中で血液を循環させる「ポンプ」の役割をしています。
心不全とは、このポンプが故障してしまうことで、体の血液がしっかりと循環しなくなる病気なのです。
心不全、つまりポンプの故障を起こす原因はいくつかあります。
・心筋梗塞
心臓の筋肉を動かす血管が詰まってしまう病気
・弁膜症
心臓の中にある弁が開かなかったり閉じなくなったりしてしまう病気
・心筋症
心臓の筋肉が固くなったり、逆にゆるくなってしまう病気
などです。
これらの病気のせいで、心臓からしっかりと血液が送り出されないことが、心不全を引き起こすのです。
Q. どんな症状が出ますか?
体の中で血液がしっかりと循環しないことにより、色々な症状が起こります。
初めはなんとなく元気がでなかったり、食欲がなかったり、ちょっと動いただけでしんどい、といった感じです。
それが進んでしまうと、血の巡りがよどむことで体に水が溜まってむくみが出たり、肺にも水がたまることで息が苦しくなってしまったりします。
また腎臓に十分な血液がいかなくなることで尿も少なくなります。
逆にその分、夜には尿が増えたりすることがあります。
心臓から十分な血液が体に送られないために、手足の先では血行が悪くなり、手が冷たくなったり色が悪くなったりもします。
ここまで、心不全の原因、症状についてお話させて頂きました。
後半では、治療や予防の方法についてお話したいと思います。
ぜひご一読ください。
<終>
今の介護度がどれくらいなのか、おおよそのシミュレーションが可能です。
お一人お一人によって、適切なサービスの組み合わせや内容は変わります。
ケアマネジャーにご相談頂くか、ケアエコの相談サービスをご利用ください。
2022年にえん在宅医療クリニックを開業。
眠れない!不眠の上手な解消方法

皆さんは夜しっかり眠れていますか?
夜眠れなくてお悩みの方も多いですよね。
特に、在宅療養しているご本人様が眠れないと、介護をしている方も眠れなくなってしまいます。
そこで今回は、在宅療養している方の不眠を解消する方法のお話です。
◆生活習慣のチェック
生活習慣を少し変えることで眠れるようになるかも知れません。
まずは改善できる生活習慣がないかチェックしてみましょう。
・日光をよく浴びる
自然な睡眠には体内時計が最も重要です。その体内時計を整えるのが日光となります。
朝起きたら、できるだけまず日の光を浴びるようにしましょう。
・日中に刺激を与えて起こしておく
これも体内時計を整えるのに重要です。ご本人の興味があることをやってもらうなどして、なるべく起きてもらうとよいです。
お昼寝はしてもよいですが、午後の早い時間までにしておきましょう。
・カフェインを摂らない
コーヒーはもちろんのこと、緑茶、紅茶などもカフェインが含まれます。
少なくとも寝る前3時間以内には飲まないようにしましょう。
また、カフェインには利尿作用もあるため、後述する夜間頻尿の原因にもなります。
・寝る前に水分を摂りすぎない
寝る前に水分を摂りすぎると、こちらも夜間の頻尿につながります。
◆体の不調のサインかも
実は、不眠が病気のサインのこともあります。
以下のような症状はないでしょうか。
・頻尿
よく聞かれるのが、頻繁に夜トイレにいくために眠れないというパターンです。
泌尿器系の病気などが隠れていることがあります。
詳しくはこちらをご覧ください。
・息苦しい
夜になると息苦しくなってしまうことで眠れない、という場合があります。
これは、心臓の働きが弱っている「心不全」という病気のサインかも知れません。
その他、喘息や肺気腫などの肺の病気が隠れていることもあります。
・痛い、かゆい
体のどこかに痛みがあったり、皮膚の異常でかゆみがあったりして眠れない場合があります。
・せん妄
昼間は普通なのに、夜になるとつじつまの合わないことを言ったり、そわそわしたりして眠れない、という場合は「せん妄」という状態を起こしている可能性があります。
せん妄は、簡単に言うと「ひどい寝ぼけ」のような状態で、体にストレスがかかっていると発症します。ストレスを取り除いたり、お薬を使うことで和らげることができます。
・足がムズムズする
「なんだか足がムズムズするような感じがして眠れない」という方は、むずむず脚症候群かも知れません。
むずむず脚症候群は神経の異常により発症し、鉄不足、腎臓の障害などが原因となります。
以上のような症状に心当たりがある方は一度かかりつけの先生に相談してみましょう。
病気が隠れている場合には、その治療を行うことで眠れるようになります。
なかなか聞けないという方は、ケアエコの掲示板に相談してもらっても構いません。
◆睡眠薬との付き合い方
「睡眠薬は飲ませたくない!」と思われる方もいらっしゃるかも知れません。
確かに睡眠薬は、副作用や依存が問題になることはあります。
ただ、上手に付き合うことで、害を最低限に抑えながらうまく眠れるようになります。
例えば、「ロゼレム」「ベルソムラ」「デエビゴ」といった新しい睡眠薬は、効き目はマイルドですが自然な眠りに近く、副作用や依存が少ないと言われています。
逆に注意が必要なのが、「ベンゾジアゼピン系」という睡眠薬です。
かなりたくさんの種類がありますので、具体的な名前は出せませんが、例えば~ゼパム、~ゾラムという名前のお薬が当てはまります。
これらのお薬は、依存性があり、さらに転倒のリスクが増えることが知られています。
なので、ベンゾジアゼピン系の睡眠薬を乱用することは避けた方がよいでしょう。
◆とはいっても急に止めると…
しかし、かといってベンゾジアゼピン系睡眠薬を長く飲んでいる方がこれを急に止めてしまうと、逆に良くないことが起こると言われています(離脱症状といいます)。
例えば、興奮してしまって逆に眠れなくなったり、不安が出てしまったりします。
なので、ベンゾジアゼピン系は急に止めてはならず、少しずつ減らしていくことが大切です。
いかがでしたでしょうか。
眠れない日々が続くことは本当に大変です。
少しでも安眠できて、穏やかな日々を送れるように願っております。
<終>
今の介護度がどれくらいなのか、おおよそのシミュレーションが可能です。
お一人お一人によって、適切なサービスの組み合わせや内容は変わります。
ケアマネジャーにご相談頂くか、ケアエコの相談サービスをご利用ください。
2022年にえん在宅医療クリニックを開業。
【みんなどうしてる?】嚥下食の作り方(3)

ご自宅でできる嚥下食、最終回です!
■圧力なべを活用する
圧力なべも使い方によっては嚥下食を美味しく作ることができます。
特に煮物は味も染みて一石二鳥です。
■デリソフター
デリソフターは、嚥下食を作るのに役立つ調理器具です。
その特徴は、「隠し包丁 × 圧力と蒸気の力 × "やわらか科学" の掛け合わせ」で、料理の見た目やおいしさはそのままで、柔らかく食べやすくしてしまう技術です。
https://gifmo.co.jp/delisofter/about
お値段は¥47,300(税込)とお安くはありませんが、手間と時間が節約でき、家族と同じものが食べられるという利点があります。
動画で使い方を紹介しています。
https://www.youtube.com/watch?v=3Z8L6YR0JDA
■とろみ剤をつかったレシピ
飲み込みの力が大きく低下すると、食べ物を細かくするだけでなくトロミも付ける必要が出てきます。
とろみ剤を作っているニュートリーという会社が公開している、嚥下食のレシピです。
https://cookpad.com/kitchen/8317383
動画もあります。
https://www.youtube.com/user/NutriOfficial
ぜひ参考にしてみてください!
以上、嚥下食の作り方についてご紹介してきました。
いかがでしたでしょうか。
食事は生きていくのに必要であるとともに、毎日のことでもあります。
体に良いだけでなく、少しでも手軽に楽しくできたら良いかなと思います。
<終>
今の介護度がどれくらいなのか、おおよそのシミュレーションが可能です。
お一人お一人によって、適切なサービスの組み合わせや内容は変わります。
ケアマネジャーにご相談頂くか、ケアエコの相談サービスをご利用ください。